Ungefähr 96 COVID-19-Impfstoffe befinden sich in verschiedenen Stadien der klinischen Entwicklung.
- 1 Derzeit liegen uns die Zwischenergebnisse von vier in Fachzeitschriften veröffentlichten Studien vor (über den mRNA-Impfstoff Pfizer-BioNTech BNT162b2,
- 2 den mRNA-1273-Impfstoff von Moderna-US National Institutes of Health [NIH],
- 3 den Impfstoff AstraZeneca-Oxford ChAdOx1 nCov-19,
- 4 und dem Gamaleya GamCovidVac [Sputnik V] Impfstoff)
- 5 und drei Studien über die Briefing-Dokumente der US Food and Drug Administration (FDA) (über die Impfstoffe Pfizer-BioNTech,
- 6 Moderna-NIH,
- 7 und Johnson & Johnson [J&J] Ad26. COV2.S-Impfstoffe).
- 8 Darüber hinaus wurden Auszüge dieser Ergebnisse in Pressemitteilungen und in den Medien weithin verbreitet und diskutiert, manchmal in irreführender Weise.
- 9 Obwohl sich die Aufmerksamkeit auf die Wirksamkeit der Impfstoffe und den Vergleich der Verringerung der Zahl der symptomatischen Fälle konzentriert hat, ist das vollständige Verständnis der Wirksamkeit und Effektivität von Impfstoffen nicht so einfach, wie es vielleicht scheint. Je nachdem, wie die Effektgröße ausgedrückt wird, kann sich ein ganz anderes Bild ergeben (Abbildung; Anhang).
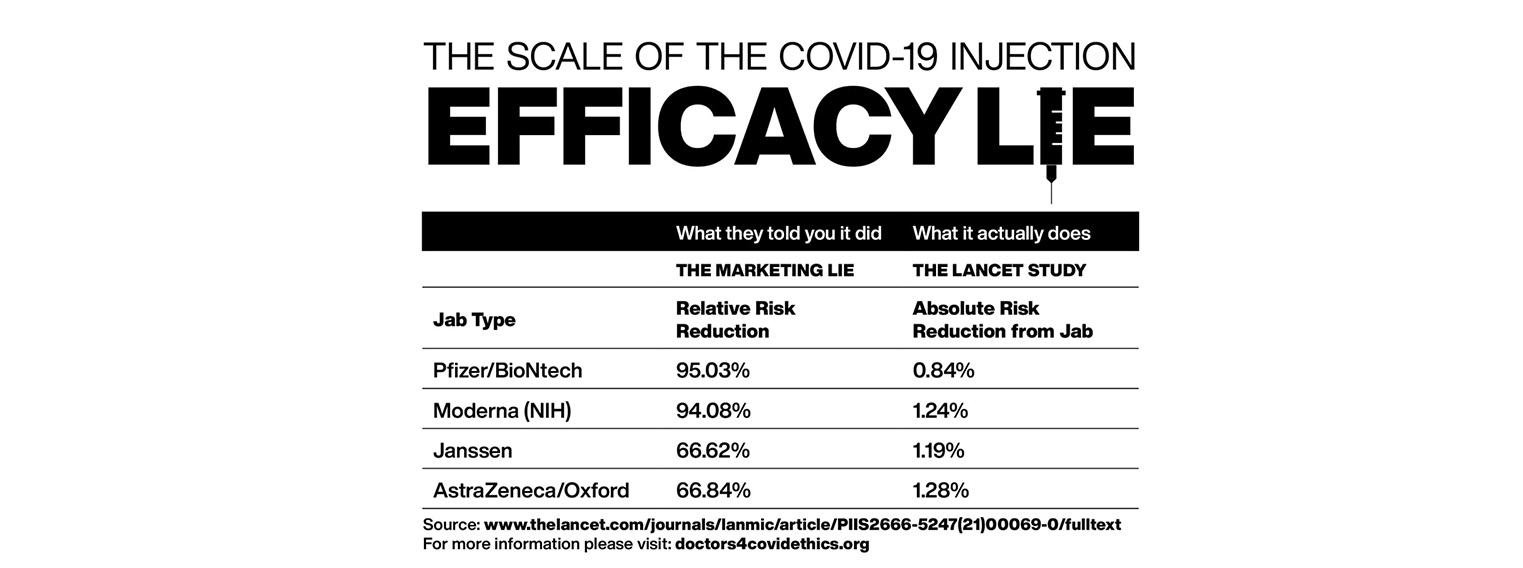
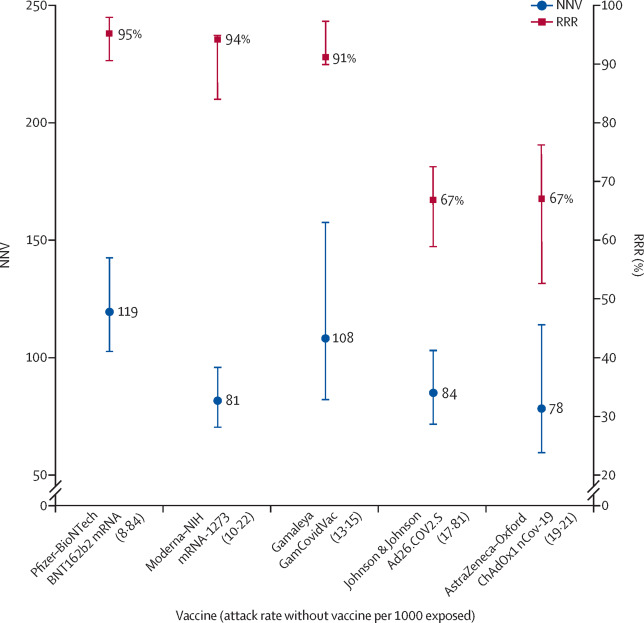
Die Wirksamkeit von Impfstoffen wird im Allgemeinen als relative Risikoreduktion (RRR) angegeben. Dabei wird das relative Risiko (RR) verwendet, d. h. das Verhältnis der Anfallsraten mit und ohne Impfstoff, das als 1-RR ausgedrückt wird. Die Rangfolge nach der gemeldeten Wirksamkeit ergibt eine relative Risikominderung von 95 % für den Impfstoff von Pfizer-BioNTech, 94 % für den von Moderna-NIH, 91 % für den von Gamaleya, 67 % für den von J&J und 67 % für den von AstraZeneca-Oxford.
Die RRR ist jedoch vor dem Hintergrund des Risikos zu sehen, sich mit COVID-19 zu infizieren und daran zu erkranken, das je nach Bevölkerungsgruppe und im Laufe der Zeit variiert. Während die RRR nur Teilnehmer berücksichtigt, die von dem Impfstoff profitieren könnten, wird bei der absoluten Risikoreduktion (ARR), die den Unterschied zwischen den Erkrankungsraten mit und ohne Impfstoff angibt, die gesamte Bevölkerung berücksichtigt. ARRs werden in der Regel ignoriert, da sie eine viel weniger beeindruckende Effektgröße ergeben als RRRs: 1-3 % für den AstraZeneca-Oxford-Impfstoff, 1-2 % für den Moderna-NIH-Impfstoff, 1-2 % für den J&J-Impfstoff, 0-93 % für den Gamaleya-Impfstoff und 0-84 % für den Pfizer-BioNTech-Impfstoff.
- Verwandte Inhalte zu diesem Artikel anzeigen
Die ARR wird auch verwendet, um eine Schätzung der Wirksamkeit des Impfstoffs abzuleiten, d. h. die Zahl der erforderlichen Impfungen (NNV), um einen weiteren Fall von COVID-19 zu verhindern, ist 1/ARR. Die NNVs ergeben eine andere Perspektive: 81 für die Moderna-NIH-, 78 für die AstraZeneca-Oxford-, 108 für die Gamaleya-, 84 für die J&J- und 119 für die Pfizer-BioNTech-Impfstoffe. Die Erklärung dafür liegt in der Kombination aus der Wirksamkeit des Impfstoffs und den unterschiedlichen Hintergrundrisiken von COVID-19 in den verschiedenen Studien: 0-9 % für Pfizer-BioNTech, 1 % für Gamaleya, 1-4 % für Moderna-NIH, 1-8 % für J&J und 1-9 % für die AstraZeneca-Oxford-Impfstoffe.
Die ARR (und die NNV) reagieren empfindlich auf das Hintergrundrisiko - je höher das Risiko, desto höher die Wirksamkeit -, wie die Analysen des J&J-Impfstoffs für zentral bestätigte Fälle im Vergleich zu allen Fällen zeigen:8 sowohl der Zähler als auch der Nenner ändern sich, die RRR ändert sich nicht (66-67 %), aber der Anstieg der Anfallsraten in der ungeimpften Gruppe um ein Drittel (von 1-8 % auf 2-4 %) führt zu einem Rückgang der NNV um ein Viertel (von 84 auf 64).
Aus der Art und Weise, wie Studien durchgeführt und Ergebnisse präsentiert werden, lassen sich viele Lehren ziehen. Wenn nur RRRs verwendet und ARRs ausgelassen werden, kommt es zu einer Verzerrung der Berichterstattung, die die Interpretation der Wirksamkeit von Impfstoffen beeinträchtigt.10 Bei der Kommunikation über die Wirksamkeit von Impfstoffen, insbesondere bei Entscheidungen des öffentlichen Gesundheitswesens, wie z. B. bei der Wahl der Art von Impfstoffen, die gekauft und eingesetzt werden sollen, ist es wichtig, ein vollständiges Bild davon zu haben, was die Daten tatsächlich zeigen, und sicherzustellen, dass Vergleiche auf der kombinierten Evidenz beruhen, die die Ergebnisse von Impfstoffstudien in einen Kontext stellt, und nicht nur auf einer zusammenfassenden Messung. Derartige Entscheidungen sollten auf einem detaillierten Verständnis der Studienergebnisse beruhen, was den Zugang zu vollständigen Datensätzen und eine unabhängige Prüfung und Analyse erfordert.
Leider wird der Vergleich von Impfstoffen auf der Grundlage der derzeit verfügbaren (vorläufigen) Studiendaten durch unterschiedliche Studienprotokolle erschwert, einschließlich primärer Endpunkte (z. B. was als COVID-19-Fall gilt und wann dieser bewertet wird), Arten von Placebos, Studienpopulationen, Hintergrundrisiken von COVID-19 während der Studie, Dauer der Exposition und unterschiedliche Definitionen von Populationen für Analysen sowohl innerhalb als auch zwischen Studien sowie Definitionen von Endpunkten und statistischen Methoden für die Wirksamkeit. Wichtig ist, dass die Frage unbeantwortet bleibt, ob ein Impfstoff mit einer bestimmten Wirksamkeit in der Studienpopulation die gleiche Wirksamkeit in einer anderen Population mit unterschiedlichem Hintergrundrisiko für COVID-19 hat. Dies ist keine triviale Frage, da die Übertragungsintensität von Land zu Land unterschiedlich ist und von Faktoren wie Maßnahmen des öffentlichen Gesundheitswesens und Virusvarianten beeinflusst wird. Der einzige gemeldete Hinweis auf die Wirksamkeit des Impfstoffs ist die israelische Massenimpfkampagne mit dem Produkt von Pfizer-BioNTech.
Obwohl sich Aufbau und Methodik grundlegend von der randomisierten Studie unterscheiden,2 berichten Dagan und Kollegen11 über eine RRR von 94 %, was im Wesentlichen der RRR der Phase-3-Studie (95 %) entspricht, jedoch mit einer ARR von 0-46 %, was einem NNV von 217 entspricht (während die ARR in der Phase-3-Studie 0-84 % und der NNV 119 betrug). Das bedeutet, dass unter realen Bedingungen möglicherweise 1-8 Mal mehr Personen geimpft werden müssten, um einen weiteren Fall von COVID-19 zu verhindern, als in der entsprechenden klinischen Studie vorhergesagt wurde.
Unkoordinierte Phase-3-Studien genügen nicht den Anforderungen der öffentlichen Gesundheit. Plattformstudien, die auf die Beantwortung von für die öffentliche Gesundheit relevanten Fragen mit einem gemeinsamen Protokoll ausgerichtet sind, werden es ermöglichen, Entscheidungen auf der Grundlage gemeinsamer Kriterien und einer einheitlichen Bewertung zu treffen. Diese Überlegungen zur Wirksamkeit und Effektivität beruhen auf Studien zur Prävention einer leichten bis mittelschweren COVID-19-Infektion; sie sind nicht darauf ausgelegt, Aussagen zur Prävention von Krankenhausaufenthalten, schweren Erkrankungen oder Todesfällen oder zur Prävention von Infektionen und Übertragungsmöglichkeiten zu treffen. Bei der Bewertung der Eignung von Impfstoffen müssen alle Indikatoren berücksichtigt werden, einschließlich Sicherheit, Einsatzfähigkeit, Verfügbarkeit und Kosten.
Supplementary appendix: https://www.thelancet.com/cms/10.1016/S2666-5247(21)00069-0/attachment/bb4bb1cf-8d64-453f-a2b7-e1b95194c109/mmc1.pdf
Übersetzt mit www.DeepL.com/Translator aus The Lancet Microbe